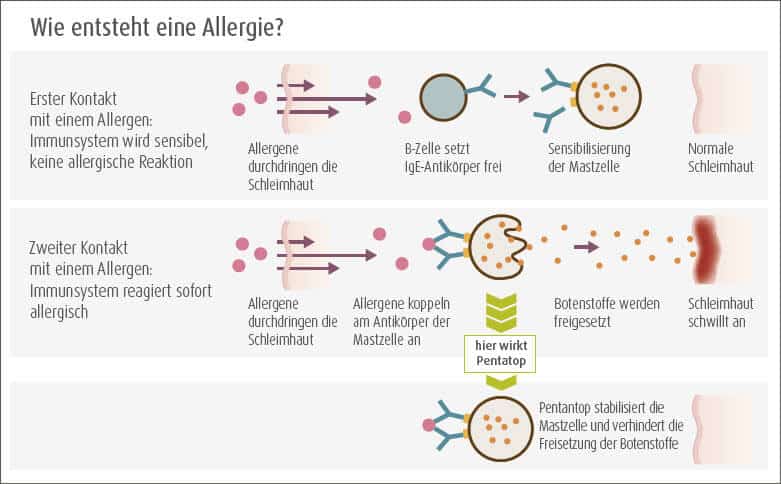
Wie entsteht eine Nahrungsmittelallergie?
Wenn das Immunsystem überreagiert
Eine Lebensmittelallergie ist eine allergische Überreaktion des Immunsystems auf eigentlich harmlose Eiweiße in der Nahrung. Beim ersten Kontakt des Körpers mit dem körperfremden Eiweiß aus dem Lebensmittel (= Allergen) kommt es zur Sensibilisierung. Dieser Erstkontakt verläuft oft unbemerkt, da er noch keine Beschwerden verursacht. Immunzellen stufen das Antigen als „fremd“ ein. Um es zu eliminieren, bilden sie Antikörper dagegen. Beim erneuten Kontakt binden die Antikörper an das körperfremde Eiweiß aus dem Lebensmittel. Es kommt zur Aktivierung der Mastzellen. Diese schütten Botenstoffe wie Histamin aus. Die typischen Allergiesymptome sind die Folge.
Allergie oder Unverträglichkeit – der kleine Unterschied
Bei einer Lebensmittelallergie reagiert das Immunsystem auf ein Fremdeiweiß in der Nahrung. Eine Unverträglichkeit hat oft ähnliche Auswirkungen und wird daher auch Pseudoallergie genannt. Das Immunsystem ist bei einer Pseudoallergie jedoch nicht beteiligt. Die Unverträglichkeit entsteht unter anderem dadurch, dass ein Abbau-Enzym nicht in ausreichendem Maße gebildet werden kann. Beispiele hierfür sind die Laktose-Intoleranz und die Histamin-Unverträglichkeit.
Bei einer Allergie sind Antikörper im Blut nachweisbar. Bei einer Intoleranz ist das Immunsystem nicht beteiligt.
Lebensmittelallergie | Unverträglichkeit | |
Ursache | Überreaktion des Immunsystems mit Antikörperbildung | Keine Beteiligung des Immunsystems, |
Symptomschwere | Bereits geringe Allergenmengen reichen aus | Abhängig von der Dosis |
Krankheitsverlauf | Meist rasche Symptomentwicklung, | Beginn individuell unterschiedlich, |
Maßnahmen | Penibler Umgang mit Allergenen, am besten vollständig meiden (= Karenz) | Bei Bedarf Enzymgabe |
Diagnostik | Hauttest (Prick-Test) | Enzymmangeltest, H2-Atemtest |
Beispiele | Hühnerei, Kuhmilch, Nüsse, Soja, Fisch | Laktose, Fruktose, Histamin |
Nahrungsmittel und Pollen – wie hängt das zusammen?
Bei älteren Kindern und Erwachsenen treten Lebensmittelallergien in den Vordergrund, die indirekt mit Pollen verbunden sind. Manche Pollen-Allergene ähneln in ihrer Struktur bestimmten Eiweißen aus Obst und Gemüse. Diese sogenannten Kreuzallergien sind zum Beispiel bekannt bei Birkenpollen. Sie lösen oft eine Lebensmittelallergie gegen Kern- und Steinobst aus.

Pollenallergiker können durch eine Kreuzallergie auch im späteren Leben eine allergische Reaktion gegen bestimmte Lebensmittel entwickeln.
Ein Blick in die nachfolgende Tabelle kann Ihnen dabei helfen, eine mögliche Nahrungsmittelallergie, die durch Pollen ausgelöst wurde, zu erkennen.
Wichtig zu wissen: Nicht alle Pollenallergiker entwickeln auch eine Kreuzallergie auf Nahrungsmittel. Sollten Sie jedoch den Verdacht haben, es könnte sich um eine Kreuzallergie handeln, sprechen Sie bitte mit Ihrem Hausarzt oder Allergologen.
Pentatop® stabilisiert die Mastzellen mit dem Wirkstoff Natriumcromoglicat und kann Sie dabei unterstützen, Symptomen von Kreuzallergien vorzubeugen
Bei Allergien auf... | aufpassen bei Genuss von... |
Pollen von frühblühenden Bäumen | Äpfeln, Birnen, Kirschen, Pflaumen, Erdbeeren, Brombeeren, Himbeeren, Aprikosen, Kiwis, Litschis, Nüsse und Mandeln, Sellerie, vielen Gewürzen |
Gräserpollen | Erdnüssen, Getreideprodukten, Bohnen, Erbsen, Linsen, Soja, Tomaten |
Kräuterpollen | Sellerie, Mohrrüben, Paprika, Kartoffeln, Gurken, Artischocken, Melonen, Anis, Curry, Zimt, Knoblauch, Pfeffer, Muskat und weiteren Gewürzen |
Hausstaubmilben | Muscheln, Shrimps, Garnelen, Hummer, Krabben, Flußkrebsen |
Wer muss mit einer Lebensmittelallergie rechnen?
Warum bestimmte Lebensmittel auf einige Menschen allergisch wirken, ist bis heute ungeklärt. Experten diskutieren seit einigen Jahren die in westlichen Ländern teilweise übertriebene Hygiene. Auch Umweltverschmutzung wird als zusätzlicher Faktor häufiger genannt. Als gesichert gilt: Wer an anderen Allergien leidet und zum Beispiel Neurodermitis, atopische Dermatitis, allergisches Asthma oder Heuschnupfen hat, ist auch häufiger von Allergien auf bestimmte Nahrungsmittel betroffen. Lebensmittelallergien treten in Familie nicht selten gehäuft auf. Eine erbliche Komponente ist daher wahrscheinlich.
Das Risiko für eine Nahrungsmittelallergie:
- Bei einem Kind ohne erbliche Vorbelastung: 4–6 %
- Bei einem Kind mit einem Elternteil, der Allergiker ist: 20–40 %
- Bei einem Kind mit beiden Eltern, die Allergiker sind: 50–60 %
Was sind die häufigsten Nahrungsmittelallergien?
1. Erdnuss
Die Erdnussallergie ist der häufigste Auslöser von Anaphylaxien bei Kindern. Bereits Erdnussmengen im Mikrogramm-Bereich reichen bei Allergikern aus, um teils schwere Reaktionen hervorzurufen. Im Gegensatz zu anderen Allergien, die sich im Laufe der Kindheit oft „verwachsen“, bleibt eine Erdnussallergie meistens ein Leben lang bestehen.
Durch Kreuzallergien mit Gräserpollen können auch Erwachsene in ihrem späteren Leben noch eine Erdnussallergie entwickeln.

Die Symptome einer Erdnussallergie sind vielfältig – sie reichen von leichtem Kribbeln und Anschwellen der Mund-Rachen-Schleimhaut, über Magen-Darm-Symptomatik und Hautreaktionen bis hin zum lebensbedrohlichen anaphylaktischen Schock.
Die meisten Betroffenen sind gegen sogenannte Speicherproteine in Erdnüssen allergisch, die für das Wachstum der Pflanze verantwortlich sind. Die Speicherproteine sind sehr stabil, weshalb sie durch Kochen oder durch die Magensäure nicht zerstört und somit für Allergiker unschädlich gemacht werden können.
Die Diagnose „Erdnussallergie“ bedeutet für die Betroffenen in der Regel, den Verzehr von Erdnüssen gänzlich zu vermeiden. Menschen mit einer schweren Erdnussallergie sollten ein Notfallset mit sich führen, das einen Adrenalinautoinjektor, ein Kortikosteroid und ein Antihistaminikum enthält.
2. Kuhmilcheiweiß
Zu den häufigsten allergieauslösenden Substanzen, speziell im Säuglings- und Kleinkindalter zählen Milch und Milchprodukte. Aber auch Erwachsene können in seltenen Fällen betroffen sein. Oftmals äußert sich eine Kuhmilchallergie in Beschwerden des Magen-Darm-Traktes. Bei Kindern können noch zusätzlich Neurodermitis-Schübe hinzukommen. Die allergischen Anzeichen variieren hinsichtlich des Schweregrades von allgemeinem Unwohlsein bis hin zu einem lebensbedrohlichen Schock.
Die Kuhmilchallergie wird häufig bereits in den ersten Lebensmonaten diagnostiziert. Etwa 75% der betroffenen Kinder verlieren aber ihre Allergie bis zum Schulkindalter. Im Gegensatz dazu haben die meisten Allergiker im Erwachsenenalter ein Leben lang damit zu kämpfen.

Wichtig ist die Unterscheidung zwischen einer Milchzuckerunverträglichkeit (Laktoseintoleranz) und einer Milcheiweißallergie: Bei der Milchzuckerunverträglichkeit fehlt dem Körper ein Enzym, das den Milchzucker (Laktose) im Darm spaltet und abbaut. Dadurch kann es zu Blähungen und Verdauungsproblemen kommen. Bei der Milcheiweißallergie handelt es sich dagegen um eine Reaktion des Immunsystems, bei der Antikörper gegen Proteine in der Milch gebildet werden.
Zu den wichtigsten Allergenen in Milch und Milchprodukten zählen die Proteine Kasein (insbesondere in Quark vorhanden), β-Laktoglobulin und α-Laktalbumin (beide in Molke vorhanden). In etwa 75% der Fälle liegt eine Sensibilisierung durch mehrere dieser Allergene vor.
Wurde die Kuhmilchallergie vom Arzt eindeutig diagnostiziert, sollten die Betroffenen strikt auf den Verzehr von Kuhmilchprodukten verzichten. Ersatzweise können Lebensmittel auf Kokos-, Soja-, Reis-, Hafer- oder Mandelmilch-Basis verwendet werden. Kuhmilchallergiker sollten jedoch unbedingt auf ihren Mineralstoffbedarf und ausreichende Proteinzufuhr achten. Besonders die Zufuhr an Kalzium muss auch ohne Milchprodukte sichergestellt sein. Gemüsesorten wie Brokkoli oder Spinat enthalten viel Kalzium. Auch kalziumreiches Trinkwasser oder Sojamilch helfen dabei, genügend Kalzium aufzunehmen. Ebenfalls sollte der Bedarf an Vitamin B2, tierischem Eiweiß und Jod über andere Lebensmittel gedeckt werden. Hülsenfrüchten, Nüsse, Getreide und mageres Fleisch sind gute alternative Proteinlieferanten.
3. Hühnereiweiß
Auch die Hühnereiweißallergie gehört zu den häufigen Allergien bei Säuglingen und zählt daher zu den frühkindlichen Allergien. In ca. 50 % der Fälle „verwächst“ sich die Allergie innerhalb der ersten zwei Lebensjahre. Bei Erwachsenen ist eine Hühnereiweißallergie selten.
Personen mit Hühnereiweißallergie reagieren meist allergisch auf Proteine im Eiklar, seltener auch auf Proteine im Eidotter. Die wichtigsten Eiklar-Allergene sind Ovomukoid, Ovalbumin, Ovotransferrin, Lysozym, Serumalbumin und Ovomuzin.
Wichtig: Pflanzliche und tierische Proteine werden in Nährstofftabellen auf Lebensmittelverpackungen häufig als „Eiweiß“ bezeichnet. Dies ist jedoch nur ein anderer Begriff für das Wort „Protein“. Eine solche Ausweisung bedeutet nicht automatisch, dass im Lebensmittel Eiweiß aus Hühnereiern enthalten ist. Menschen mit Hühnereiweißallergie sind speziell gegen Proteine aus Eiklar oder Eidotter allergisch und sollten daher in der Zutatenliste nachlesen, ob Hühnereiweiß im Nahrungsmittel enthalten ist.

Eine Hühnereiweißallergie äußert sich unterschiedlich, häufig mit Hautreaktionen, Erbrechen, Durchfall oder sogar Atemnot. Der Schweregrad der allergischen Beschwerden ist sehr individuell.
Ist die Allergie eindeutig bestätigt, heißt es auch hier: Ei und Eiprodukte vom Speiseplan streichen. Neben den Speisen, die normalerweise mit Eiern hergestellt werden (z.B. Kuchen, Pfannkuchen, Kekse etc.) sollten Sie auch die Zutatenlisten fertiger Nahrungsmittel (Suppen, Eis, Nudeln etc.) nach dem Allergen durchsuchen.
Der Verzicht auf Hühnereiweiß führt im Gegensatz zur Kuhmilch zu keiner Nährstoffunterversorgung, da dem Körper hochwertige Proteine auch durch andere Lebensmittel zugeführt werden können.
 Viele Nahrungsmittelallergiker reagieren mit Hautausschlag, Juckreiz oder pelzigem Gefühl im Mund und Rachen. Im Magen-Darm-Trakt ist eine ganze Bandbreite an Symptomen möglich: von Übelkeit und Erbrechen bis hin zu Bauchschmerzen, Blähungen und Durchfall. Ein Teil der Allergiker reagiert im Bereich der Atemwege mit Anzeichen wie Husten und sogar Atemnot. Allgemeine Müdigkeit, Mattheit oder Kopfschmerzen sind ebenfalls keine Seltenheit.
Viele Nahrungsmittelallergiker reagieren mit Hautausschlag, Juckreiz oder pelzigem Gefühl im Mund und Rachen. Im Magen-Darm-Trakt ist eine ganze Bandbreite an Symptomen möglich: von Übelkeit und Erbrechen bis hin zu Bauchschmerzen, Blähungen und Durchfall. Ein Teil der Allergiker reagiert im Bereich der Atemwege mit Anzeichen wie Husten und sogar Atemnot. Allgemeine Müdigkeit, Mattheit oder Kopfschmerzen sind ebenfalls keine Seltenheit.
 Ihre Vermutung einer Lebensmittelallergie besprechen Sie am besten mit Ihrer Ärztin oder Ihrem Arzt. Die Erfahrung der Mediziner erlaubt es zu entscheiden, ob die Anzeichen tatsächlich für eine Lebensmittelallergie sprechen und weiter abgeklärt werden sollten. Das Führen eines Symptomtagebuchs hilft, Zusammenhänge zwischen Symptomen und verzehrten Lebensmitteln zu erkennen. In der weiteren Diagnostik wird häufig ein Hauttest, der sogenannte Prick-Test, oder ein Antikörper-Test durchgeführt.
Ihre Vermutung einer Lebensmittelallergie besprechen Sie am besten mit Ihrer Ärztin oder Ihrem Arzt. Die Erfahrung der Mediziner erlaubt es zu entscheiden, ob die Anzeichen tatsächlich für eine Lebensmittelallergie sprechen und weiter abgeklärt werden sollten. Das Führen eines Symptomtagebuchs hilft, Zusammenhänge zwischen Symptomen und verzehrten Lebensmitteln zu erkennen. In der weiteren Diagnostik wird häufig ein Hauttest, der sogenannte Prick-Test, oder ein Antikörper-Test durchgeführt.
 In erster Linie heißt es: die auslösenden Lebensmittel meiden! Das ist mit einiger Konsequenz oft möglich. Eine professionelle Ernährungsberatung kann hier unterstützen. Bei leichten Allergiebeschwerden kann die vorbeugende Einnahme von Natriumcromoglicat (z. B. in Pentatop®) vor dem Essen helfen. Akute allergische Reaktionen, z.B. Hautausschläge, können mit einem Antihistaminikum behandelt werden. Für schwere Allergien sollte immer ein Notfallset mitgeführt werden.
In erster Linie heißt es: die auslösenden Lebensmittel meiden! Das ist mit einiger Konsequenz oft möglich. Eine professionelle Ernährungsberatung kann hier unterstützen. Bei leichten Allergiebeschwerden kann die vorbeugende Einnahme von Natriumcromoglicat (z. B. in Pentatop®) vor dem Essen helfen. Akute allergische Reaktionen, z.B. Hautausschläge, können mit einem Antihistaminikum behandelt werden. Für schwere Allergien sollte immer ein Notfallset mitgeführt werden.
 Besonders auf Urlaubsreisen kann es für Nahrungsmittelallergiker schwierig werden, allergene Lebensmittel zu vermeiden. Zum einen möchten viele Allergiker im Urlaub nicht auf Genuss verzichten. Zum anderen stehen im Urlaub häufig Restaurantbesuche auf der Tagesordnung – in fremden Ländern sind Allergene auf Speisekarten jedoch oft nicht gut ausgewiesen oder aufgrund sprachlicher Barrieren nicht zu erkennen.
Besonders auf Urlaubsreisen kann es für Nahrungsmittelallergiker schwierig werden, allergene Lebensmittel zu vermeiden. Zum einen möchten viele Allergiker im Urlaub nicht auf Genuss verzichten. Zum anderen stehen im Urlaub häufig Restaurantbesuche auf der Tagesordnung – in fremden Ländern sind Allergene auf Speisekarten jedoch oft nicht gut ausgewiesen oder aufgrund sprachlicher Barrieren nicht zu erkennen.